Содержание
Мигрень – сосудистая форма головной боли хронического характера; в некоторых случаях приступам мигрени предшествуют определенные неврологические симптомы, которые принято называть аурой.
Этиология
Известно, что 10% населения страдает мигренью. Головная боль – наиболее частая причина нарушений адаптаций человека в социуме. Причина этого не только выраженный болевой синдром и дезориентация, а также то, что мало кто считает головную боль серьезным заболеванием.

Этиология возникновения заболевания на данном этапе изучена не до конца. Однако известно, что симптомы мигрени могут быть спровоцированные следующими факторами: стресс, переутомление, недостаточное количество отдыха, гормональные сбои, определенные продукты питания (шоколад, кофе, алкоголь), комбинированные оральные контрацептивы, погодные факторы.
Мнение врача:
Мигрень с аурой характеризуется симптомами, такими как мерцание перед глазами, головокружение, онемение или слабость в определенных частях тела. Врачи рекомендуют обращаться за медицинской помощью при первых признаках мигрени с аурой, чтобы исключить другие возможные причины симптомов и начать лечение. Для облегчения приступов мигрени с аурой могут применяться препараты, направленные на снятие боли и уменьшение частоты приступов. Однако, важно проконсультироваться с врачом для подбора наиболее эффективного и безопасного лечения, учитывая индивидуальные особенности пациента.

Классификация
Мигрень с аурой можно разделить по принципу ее длительности и характеристик приступа. Различают:
- Мигрень с типичной аурой;
- Мигрень с длительной аурой;
- Семейная гемиплегическая мигрень;
- Спорадическая гемиплегическая мигрень;
- Мигрень базилярного типа.
Если приступы головной боли следуют один за другим без перерыва, то такое состояние называется мигренозным статусом. В тех случаях, когда выраженная неврологическая симптоматика (чувство онемения какого-либо участка, нарушение зрения, тошнота и другие) появилась во время приступа и не исчезла после его заверения, стоит говорить о мигренозном инсульте.
Интересные факты
- Мигрень с аурой– это тип мигрени, который сопровождается неврологическими симптомами, возникающими перед головной болью. Эти симптомы могут включать зрительные нарушения, такие как мерцающие огни или зигзагообразные линии, а также онемение или покалывание в руках или ногах.
- Приступы мигрени с ауройобычно длятся от 20 до 60 минут, но могут продолжаться и дольше. Головная боль, которая следует за аурой, может длиться от нескольких часов до нескольких дней.
- Лечение приступов мигрени с ауройвключает в себя использование безрецептурных обезболивающих, таких как ибупрофен или ацетаминофен, а также рецептурных препаратов, таких как триптаны или эрготамины. В некоторых случаях могут быть рекомендованы немедикаментозные методы лечения, такие как иглоукалывание, массаж или когнитивно-поведенческая терапия.

Клиническая картина
Существуют определенные диагностические критерии мигрени с аурой.

Патогенетически это можно объяснить тем, что нарушается адекватное кровоснабжение той зоны коры головного мозга, которая отвечает за эти функции.
Мигрень с типичной аурой
Это наиболее распространенный вариант приступов. Для него характерно: зрительные расстройства (выпадение полей зрения) с одной стороны, чувство онемения или парестезии конечностей, различными речевыми нарушениями. Симптомы ауры значительно не меняются из приступа в приступ.
Нарушения зрения проявляются вспышками света, молниями, сверкающими зигзагами и точками. Это состояние длится недолго (от нескольких секунд до пары минут), но может повторяться на протяжении всей ауры. Чаще всего они сочетаются с парестезиями, выпадением функций и речевыми расстройствами.
Зрительные нарушения могут быть спровоцированы ярким светом, резким звуком, запахом и распространяются на оба глаза одновременно. Также они могут возникать в комбинации с онемение части тела, половины лица, языка. Примечательно то, что если неврологическая симптоматика появилась на левой стороне, то головная боль будет справа и наоборот.
В конце периода ауры могут возникать тошнота, рвота, не приносящая облегчения, головокружение.
У некоторых пациентов в течение всей жизни могут возникать приступы мигрени с длительной аурой, которая может длиться до нескольких суток.
Семейная гемиплегическая мигрень

При сборе анамнеза может выясниться, что подобные приступы случались у кого-то в семье ранее.
Спорадическая гемиплегическая мигрень
Изолированные случаи гемиплегической мигрени принято называть спорадическими. В отличие от типичной ауры здесь преобладают двигательные расстройства.
Встречается преимущественно в молодом возрасте. Преобладают проявления нарушенного кровообращения в вертебробазилярном бассейне: афазия, нарушения чувствительности, работы зрительного и слухового анализатора, парезы центрального генеза.
Симптомы ауры проявляются обычно в таком порядке: зрительные нарушения, затем сенсорные, а в завершении двигательные.
Везде наблюдаются плюс-симптомы и симптомы выпадения.
| Вид нарушения | Плюс-симптом | Минус-симптом |
|---|---|---|
| Органы зрения | Белые пятна, вспышки света, молнии | Выпадение полей зрения, скотомы |
| Сенсорные нарушения | Ощущения покалывания, ползанья мурашек, холода, боли | Онемения, потеря чувствительности |
| Двигательные функции | Миоклонические подергивания | Центральный парез, афония, нарушение артикуляции |
Последние две группы нарушений прогрессируют у пациента по типу «марша» и в большинстве случаев затрагивают только одну сторону.
Мигрень базилярного типа
Этим типом заболевания страдают чаще женщины репродуктивного возраста.
Для того, чтобы поставить данный диагноз пациент должен жаловаться на двигательную слабость, а также у него должны быть несколько из нижеперечисленных симптомов: нарушение речи, головокружение, шум в ушах, тугоухость (сложность в улавливании чистых тонов и разборчивости устной речи), двоение в глазах, выпадение полей зрения, нарушения сознания, двусторонние парезы, тактильные или зрительные галлюцинации.
Нарушение кровоснабжения базилярной артерии обусловливает появление этих симптомов.
Опыт других людей
Мигрень с аурой – это серьезное заболевание, которое может значительно повлиять на качество жизни. Люди, страдающие этим состоянием, описывают приступы мигрени с аурой как интенсивные боли в голове, сопровождающиеся различными видениями, запахами или онемениями. Они отмечают, что такие симптомы могут сильно ограничить их способность к работе и общению. Лечение приступов мигрени с аурой включает в себя как медикаментозные препараты, так и изменения образа жизни, такие как регулярный отдых, здоровое питание и умеренная физическая активность. Люди, сталкивающиеся с этой проблемой, рассказывают, что важно найти индивидуальный подход к лечению под наблюдением специалиста, чтобы уменьшить частоту и интенсивность приступов мигрени с аурой.
Диагностические критерии

Невропатолог должен собрать подробнейший анамнез о всех приступах, их характеристиках, триггерных факторах. Ключевым для назначения лечения является этиология мигрени – это самостоятельное заболевание или последствие сосудистой или органной патологии. При этом семейный анамнез очень важен для дифференцировки гемиплегической мигрени.
Для определения степени тяжести используется опросник MIDAS.
В практике врача диагноз «мигрень» является клиническим, то есть он ставится на основании жалоб и анамнеза. Редко дополнительные методы исследования могут быть достаточно информативными.
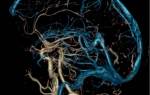
Для дифференциальной диагностики проводится магнитно-резонансная томография. Она позволяет исключить наличие опухолей, сосудистой патологии, очагов патологического возбуждения и многое другое.
Для того, чтобы исключить менингит любого генеза следует провести спинальную пункцию и лабораторное исследование ликвора.
Принципы терапии
Лечение построено на двух принципах: купирование болевого приступа и профилактика.
При болевом синдроме первой степени тяжести достаточно употребления комбинированных анальгетиков в высоких дозах. Их лучше принимать до появления сильных мигренозных болей, желательно на стадии ауры. Также необходимо избавиться от сопутствующих симптомов: тошноты, рвоты. Для этого используют препараты центрального типа действия.
Для лечения более серьезных случаев используют антидепрессанты или антимигренозные препараты (триптаны). Их эффективность оценивается по количеству успешно купируемых приступов.
Помимо медикаментозного лечения некоторым пациентам приносит облегчение горячий или холодный душ, отдых в темной комнате, прохладные компрессы на лоб. За то время, что пациенты страдают этим заболеванием, многие из них находят действенный способ уменьшить или остановить боль.
Существую экспериментальные методы лечения мигрени. К ним относятся гипноз, магнитные токи, различные пластыри, массажи. Эффективность их на данный момент не доказана и может объясняться эффектом плацебо.
Для профилактики мигрени следует уменьшить влияние триггерных факторов. Сюда можно отнести стрессы, переутомление, злоупотребление кофе и шоколадом, соблюдение режима сна и многие другие.
Также врач должен предупредить пациента о том, что частый и неконтролируемый прием анальгетических препаратов заметно снижает их эффективность, а также сам по себе может спровоцировать новые приступ. К медикаментозной профилактике относится комбинация антидепрессантов с бета-блокаторами или антиконвульсантами.
Лечение мигрени не всегда, к сожалению, приносит ожидаемый результат.
Частые вопросы
Какие симптомы сопровождают приступы мигрени с аурой?
Приступы мигрени с аурой могут сопровождаться различными симптомами, такими как изменение зрения, мурашки или онемение в определенных частях тела, слабость, речевые нарушения и др.
Какие методы лечения приступов мигрени с аурой существуют?
Для лечения приступов мигрени с аурой используются различные методы, включая применение препаратов противомигренозного действия, физиотерапию, психотерапию, а также рекомендации по изменению образа жизни и диеты.
Полезные советы
СОВЕТ №1
Ведите дневник мигрени, записывая дату, время начала и окончания приступа, симптомы, предшествующие факторы (стресс, питание, сон) и принятые меры. Это поможет выявить триггеры и выбрать наиболее эффективное лечение.
СОВЕТ №2
Обратитесь к врачу для уточнения диагноза и назначения индивидуальной схемы лечения. Неконтролируемое употребление обезболивающих может ухудшить ситуацию и привести к медикаментозной зависимости.